Hérnia de disco: sintomas, causas, diagnóstico e tratamento
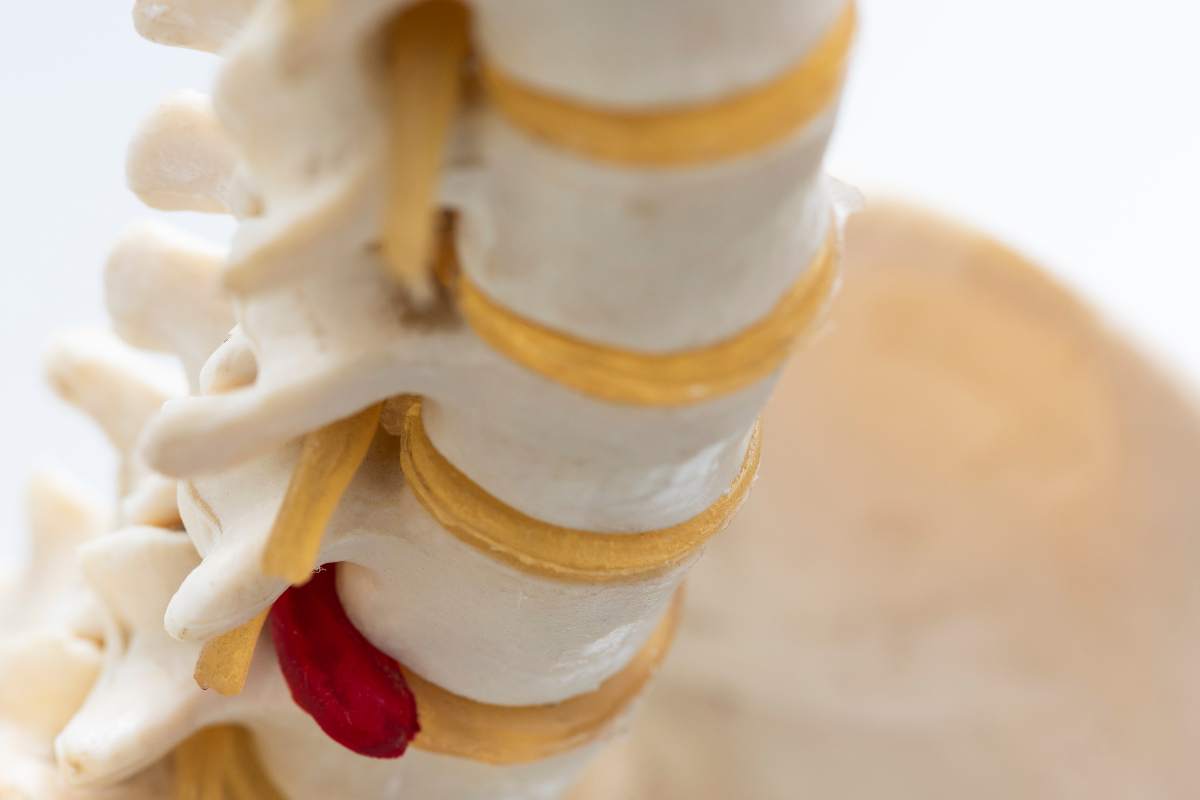
A coluna vertebral é uma estrutura sólida mas flexível. Consiste em pequenas partes móveis que precisam trabalhar em conjunto para uma mobilidade adequada.
Discos intervertebrais quando danificados, podem invadir as raízes nervosas que se ramificam da medula espinhal. Também conhecida como discos rompidos, esta é uma condição relativamente comum que pode ocorrer em qualquer lugar ao longo da coluna, mas é mais provável que afete a parte inferior das costas ou o pescoço.
Algumas pessoas nem sentem nenhum sintoma até que façam exames de imagem por outro motivo. Os sintomas aparecem quando alguma parte do disco comprime os nervos ou quando o líquido do interior dos Discos extravasa e inflama as raízes nervosas ao redor do Disco.
O que são hérnias de disco?
Os discos espinhais separam cada vértebra e absorvem o choque. Sem eles, os ossos da sua coluna se esfregariam uns nos outros e você seria incapaz de absorver o impacto do trauma e do peso corporal.
Mais do que apenas protetoras, essas estruturas semelhantes a almofadas também conferem flexibilidade à coluna, possibilitando movimentos como torção e flexão.
Os discos são macios e duros ao mesmo tempo. Há uma camada externa resistente, chamada ânulo fibroso, e um centro macio semelhante a um gel, chamado núcleo pulposo. Fibras do lado de fora de cada disco os ajudam a se conectar às vértebras e permanecer no lugar.
Se a forte camada externa do disco se romper, o centro semelhante a um gel pode extravasa para fora, seja para a parte anterior da coluna seja para as laterais de onde saem as raízes nervosas, seja ainda para a medula espinhal.
O resultado pode ser uma dor intensa nas costas, juntamente com fraqueza em um braço ou perna. Dormência também pode ocorrer, uma vez que os sinais nervosos estão sendo bloqueados. O que torna tudo mais problemático é o fato de que o gel pode liberar um irritante químico que pode contribuir para a inflamação e dor do nervo.
Fatores de Risco da hérnia de disco
A idade é um dos principais contribuintes para a hérnia de disco. Com o tempo, seus discos espinhais perdem naturalmente e gradualmente o volume de fluido; isso é conhecido como doença degenerativa do disco. À medida que os discos se desgastam gradualmente, rachaduras ou rasgos microscópicos podem se formar na superfície externa, criando uma rota de escape para o interior semelhante a gel.
O trauma é a segunda causa mais comum de hérnia de disco. Você pode sobrecarregar um disco espinhal ao torcer ou levantar algo pesado. Um disco também pode se romper durante um trauma como um acidente de carro ou queda.
Você também pode ter maior probabilidade de ter uma hérnia de disco se for obeso ou se outras pessoas da sua família tiverem, pois pesquisas sugerem que pode ocorrer em famílias.
Sintomas da hérnia de disco
A hérnia de disco pode ocorrer em qualquer parte da coluna, mas é mais comum na parte inferior das costas e no pescoço (coluna lombar e cervical). Essas são as partes flexíveis da coluna, ao contrário do meio das costas (a coluna torácica) e, por permitirem mais movimento, também apresentam maior desgaste, causando a perda de volume de fluido.
Nas hérnias que afetam ou comprimem os nervos, a dor pode ser intensa e implacável. É tipicamente sentida em um lado do corpo e pode irradiar para um braço (se a hérnia de disco estiver no pescoço) ou perna (se houver hérnia de disco lombar; ciática é um exemplo).
Outros sinais e sintomas de uma hérnia de disco incluem:
- Uma dor incômoda em um lado do corpo
- Dor ao tossir, espirrar ou mover-se para determinadas posições
- Sensações de dormência, formigamento ou queimação, geralmente causadas por um nervo comprimido.
- Dor que piora ao sentar, mas ficar em pé, caminhar e dobrar também pode piorar os sintomas
- Fraqueza muscular ou espasmo que podem afetar sua capacidade de levantar ou segurar itens
- Problemas de equilíbrio ou claudicação devido a fraqueza e/ou dor
- Reflexos lentificados
- Dificuldade em se levantar de uma posição sentada
- Incapacidade de permanecer em uma posição por um longo período de tempo
- Postura pobre
- Perda do controle do intestino ou da bexiga (que pode indicar síndrome da cauda equina, uma emergência médica)
Diagnóstico
O médico intervencionista provavelmente fará teste de elevação da perna reta, levantará uma perna para cima. Na hérnia de disco comprimindo um nervo, esse movimento aumentará a compressão e causará dor em toda a perna.
O médico intervencionista também questionará sobre dormência, fraqueza e reflexos lentos. Irá proceder um exame neurológico para seguir na investigação do quadro.
A Ressonância magnética revela a medula espinhal, envolvendo tecidos moles e nervos. É o melhor estudo de imagem para apoiar o diagnóstico de uma hérnia de disco, são a ferramenta de diagnóstico de escolha para hérnia de disco porque podem mostrar tecidos moles.
A Eletroneuromiografia usa os impulsos elétricos que medem o quanto seus nervos podem ser afetados pela compressão de uma hérnia de disco. Não é um exame de rotina para diagnosticar hérnia de disco e são usados apenas se as ressonâncias magnéticas e um exame físico forem inconclusivos e seu médico achar que outras condições são uma possibilidade.
Tratamentos
A maioria das pessoas com hérnia de disco responde bem ao tratamento conservador. Além da fisioterapia e dos medicamentos para alívio da dor recomendados pelo seu médico, recomenda-se:
- Alcance um peso saudável. O excesso de peso pode piorar a compressão na coluna, portanto, perder alguns quilos pode aliviar a dor.
- Pare de fumar. Além de contribuir para doenças crônicas, fumar é um importante fator de risco para doenças degenerativas do disco, principalmente na região lombar e no pescoço.
- Faça atividades de baixo impacto. O repouso na cama pode ser tentador, mas pode levar a mais rigidez e fraqueza muscular.
- Faça exercícios básicos. Você vai querer fortalecer sua “cintura” de suporte muscular central no abdômen e na região lombar. Seu médico ou fisioterapeuta pode recomendar movimentos seguros para você.
É importante considerar uma injeção epidural de esteroides, como um procedimento minimamente invasivo que pode reduzir a inflamação no nervo afetado. O alívio geralmente dura cerca de três meses, o que pode ser suficiente para curar suas costas.
A cirurgia é uma boa opção quando as estratégias não cirúrgicas não foram efetivas. Existem dois procedimentos cirúrgicos principais para uma hérnia de disco lombar, a microdiscectomia e a Laminectomia. Adicionalmente o cirurgião pode indicar a remoção do Disco e a inserção de um disco artificial além da fusão das vértebras adjacentes ao disco lesado.
Após qualquer uma das cirurgias, a maioria dos pacientes sente alívio imediato de sintomas como dor, dormência e fraqueza. No entanto, pode levar várias semanas ou meses para que os nervos se curem completamente.
O que causa uma hérnia de disco?
Envelhecimento normal dos discos da coluna vertebral, trauma, esforço excessivo, obesidade e genética podem desempenhar um papel. Em muitos casos, não há um único evento que cause uma hérnia de disco.
O que acontece se as hérnias de disco não forem tratadas?
Isso depende de como sua hérnia de disco afeta você. Se você não tiver sintomas, pode não precisar de tratamento. Se você tiver sintomas, eles podem piorar sem algum tratamento. Em parte, porque você pode tentar se mover menos, o que pode enfraquecer os músculos das costas que sustentam sua coluna.
A hérnia de disco pode ser tratada sem cirurgia?
Muitas pessoas encontram alívio sem intervenção cirúrgica. Mudanças no estilo de vida, incluindo atividades leves que fortalecem os músculos das costas, podem ajudar bastante. Seu médico também pode sugerir analgésicos e fisioterapia.
Ainda ficou em dúvida sobre o tema? Clique aqui e marque uma consulta com um de nossos especialistas.